已经在急诊科当了十多年的医生。腹痛患者已见无数病例,漏诊消化道穿孔,误诊为胆绞痛,现在腹痛患者已有胆囊颤动。腹痛一直是急诊医生的一大难题...
病例回顾2018年1月20日,
岁中年男性患者刘谋因“腹痛、腹胀伴恶心呕吐”就诊当地二级医院(处方一)。他被诊断为“急性肠梗阻”,并接受了胃肠减压和抗感染治疗。
第二天,病人去了当地一家三级医院的急诊室(医方二)
年3月3日,患者因药物处方2“突然腹痛腹胀3天,排气排便停止1天”住院。入院诊断:右半结肠坏死、肠梗阻、肠系膜上动脉栓塞等。同一天,医院进行了“剖腹手术、右半结肠切除术、胃造口术、回肠造口术、腹腔引流管插入术、盆腔引流管插入术、肠粘连松解术”手术后,患者出现脓毒性休克和继发性多器官衰竭,经无效抢救后于2月20日死亡。
受影响方指出,患者于2018年1月20日22: 00左右出现腹痛,并入住第一医疗方急诊科。经过实验室检查和x光检查,病人被确诊为肠梗阻。常规保守治疗为灌注灌肠减压,灌注后症状未减轻。第二天6点,因为没有床,医生让病人回家休息。患者被转到医疗二方的急诊科进行治疗。值班医生给病人注射了止痛针,并让他回家观察,理由是没有床位,而且他刚输液完就不能马上再输液。同一天13: 10,患者再次前往二医院急诊科。医生没有安排任何新的检查,继续给病人输液治疗。直到1月22日10: 00,患者被转到胃肠科进行腹部CT检查,并被诊断为肠系膜动脉栓塞,导致结肠缺血、坏死、穿孔和严重的腹部感染。医生进行了外科治疗。中毒休克、多器官衰竭、凝血功能障碍等。是手术后造成的,最终死亡。受影响的一方向法院起诉,要求医疗方1和医疗方2赔偿。
司法鉴定机构对本案进行了鉴定,鉴定意见为
1。处方一存在病历书写不规范、诊疗过程中对患者病情关注不够的缺陷。然而,由于患者到另一家医院就诊的时间间隔很短,很难确定医生的诊断和治疗行为与患者最终死亡的破坏性后果之间的因果关系。
2。医疗处方2的门诊/急诊病历书写过于简单,无法反映患者的病情和变化,也没有进行进一步的辅助检查来确定肠梗阻的性质,从而延误了疾病的早期诊断和治疗。对术后消化道出血患者进行抗凝治疗,但未进行针对性治疗,脱机训练期间呼吸管理不当,医疗处理疏忽,与患者最终死亡有一定因果关系。建议医疗方承担次要责任。
医学处方2未批准鉴定结论,并提出书面询问。鉴定专家对质疑问题的答复为:
“内科处方抗凝治疗在消化道出血患者中应用的鉴定依据”如下:2018年1月22日,内科处方2记录“右半结肠坏死,认为是肠系膜上动脉血栓形成所致,给予抗凝治疗”,但2月10日,病程记录“回肠造口引流呈暗褐色,血红蛋白较以前低,消化道出血除外...纳曲肝素钙抗凝剂暂时不允许”记录长期医嘱的起始时间为“2018

2。“贫血无靶向治疗”的鉴别依据是:患者术后血红蛋白水平为91g/L,经反复输血治疗后仍呈下降趋势,表明患者有活动性出血。医生只给予输血治疗,不分析和找出血红蛋白下降的原因,是否有消化道出血等。,并给予有针对性的矫正治疗。患者的低血红蛋白水平没有得到有效的纠正。
对“医生对患者呼吸管理不当”的评价依据如下:2018年2月9日18:50,病程记录为“…应加强吸痰,保持排痰通畅…”20:17抢救记录为“19:14突然血氧下降,外周氧合70%,心率由90/分钟降至72/分钟,血压108/34毫微克。病人失去知觉,呼吸机提示通气量减少...血压迅速降至60/20毫微克,心率为42次/分钟...气道阻塞和痰痂阻塞的可能性被认为很高”,上述记录全面分析了医疗气道管理不当气道管理人员应根据患者的情况定期清理气道分泌物。由于医疗方对气道管理不当导致气道梗塞等严重后果的发生,以及患者出现意识丧失、血压下降、氧合下降等表现,医疗方在此时进行了抢救和治疗。上述情况导致患者心肌缺血缺氧和心肌细胞损伤引起的心肌梗死3.综合分析表明,医嘱对患者呼吸管理不当与继发性急性心肌梗死患者有一定的相关性。
4。《医方对患者呼吸管理不当》分析陈述第六点与患者继发性急性心肌梗死之间因果关系的认定依据是:由于医方对呼吸道管理不当,气道阻塞和痰痂堵塞呼吸道,导致患者出现意识丧失、血压下降、氧合下降等表现,导致患者心肌细胞缺血缺氧、心肌损伤和心肌梗死的发生,因此医学诊疗行为与患者继发性急性心肌梗死有因果关系。
最后,法院裁定医方2应承担次要责任,并按30%的责任比例赔偿患者各种费用、诉讼费和鉴定费共计48万元以上
肠系膜上动脉血栓栓塞的相关知识
急性肠系膜上动脉栓塞是急腹症的病因之一,并不常见栓子进入肠系膜上动脉并引起栓塞,引起栓塞动脉供应的肠段缺血性坏死,临床表现类似绞窄性肠梗阻,后果严重这种疾病在患有心血管疾病的老年患者中更常见。
栓子主要来自心血管疾病:风湿性心脏病、左心房血栓;在冠状动脉粥样硬化性心脏病中,可能在左心室中形成血栓,并且这些部分中的栓塞可能脱落并随着血流进入肠系膜上动脉而导致栓塞。肠系膜上动脉栓塞的另一个原因是胸主动脉或近腹主动脉中动脉粥样硬化斑块的分离,或者动脉瘤中血栓的分离。败血症引起的细菌栓塞也可导致肠系膜上动脉栓塞。

图1肠系膜上动脉栓塞示意图
肠系膜上动脉栓塞后,肠组织迅速发生缺血性变化。肠粘膜首先受到影响,表现为充血、水肿和糜烂,其次是出血、坏死和溃疡形成这时,可能会有强烈的肠痉挛收缩,引起严重的腹痛,并伴有呕吐和腹泻。当肠壁的肌肉层缺血时,肌肉张力消失,肠蠕动波消失,肠道扩张肠道全层缺血后,浆膜表面失去光泽变黑,最终出现坏死和穿孔。由于缺血和缺氧引起的代谢性酸中毒和血管活性物质(5-羟色胺、组胺)的释放导致血管舒张、充血和肠壁水肿;大量血浆渗出并停留在肠壁、肠腔和腹腔中。随后,它导致水电解质和酸碱平衡失衡,血容量减少,继发感染,然后是低血容量和中毒性休克。
因此,急性发作、腹痛、腹胀和腹泻是最常见的临床症状,伴有呕吐、发热、血便等症状。检查可能包括腹部压痛和活跃的肠鸣音。随着病情进展,腹部压痛明显,出现腹膜刺激征,肠道扩张,肠鸣音减弱或消失。
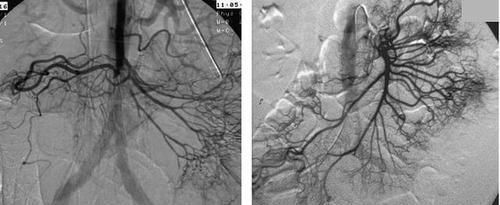
腹腔血管造影发现肠系膜上动脉栓塞(图2),这是诊断的重要依据。临床上,栓塞部位主要由多普勒超声检查根据血流的方向和速度来确定,但当发生肠梗阻时,肠胀气可能会干扰诊断。腹部CTA可以在增强和灌注动态图像上显示肠系膜上动脉血栓形成(图3和4)也可显示小肠的肠道扩张,肠道呈环状增厚,呈“晕状”改变,也称为双晕征严重肠缺血时,肠壁边界不清、模糊,肠腔或腹腔伴有高密度血性腹水。

图2腹部动脉造影术(左:肠系膜上动脉栓塞;右:正常)
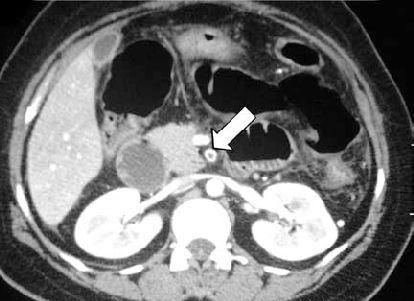
图3腹部CTA图像(箭头:肠系膜上动脉血栓形成)
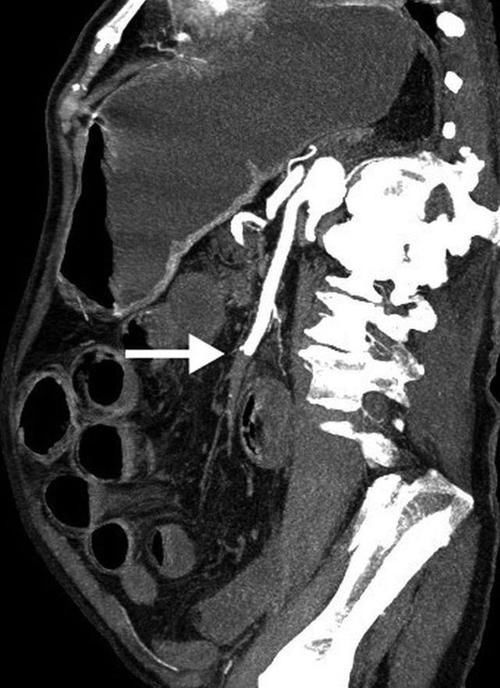
图4 CTA显示肠系膜上动脉中段完全闭塞
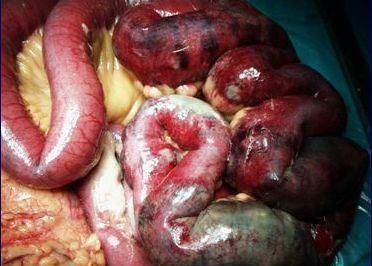
图5肠系膜上动脉栓塞照片
肠系膜上动脉栓塞期间该疾病具有发病快、进展快和死亡率高的特点。不仅有危险因素的中老年人会患这种疾病,而且没有危险因素的年轻人也会患这种疾病并在许多病例报告中死亡。许多病例报告指出,许多病例在正确诊断后积极进行溶栓、介入治疗和手术治疗,但死亡率仍然很高。即使对于这样一种危险的疾病,如果在诊断和治疗过程中有任何失误,它仍然要承担巨大的赔偿。诊断
腹痛需要什么检查?
每个病人的情况不同,所以没有固定的答案。最终的正确答案取决于患者最终的明确诊断。事先确定并不容易,事后回顾相对容易。肠胃炎,可能需要常规检查,几块钱就可以做;泌尿结石可能需要超声波检查。阑尾炎可能摸了就够了然而,非典型腹痛和治疗效果差的腹痛可能需要更多的检查。
辅助检查是明确诊断的重要手段,也是判断诊疗行为是否存在过错的重要客观依据,不容忽视(不要好心为患者省钱)血尿和大便常规、心电图、垂直腹部平片、腹部超声(内脏和血管)和腹部CT基本上是腹痛的常规检查,还可能需要生化、凝血、心肌梗塞、妊娠、妇科超声、盆腔CT、腹部CTA、胸片或胸部CT
能做什么测试来确认诊断?
有经验的医生可能有更高的准确性和更少的检查。经验相对较少的医生在第一次就诊时没有概念,所以检查可能会更多,诊断需要一些时间。这些都是可以接受的。不可接受的是对症状无动于衷和未能积极改进相关检查(相关性的含义既深刻又广泛)
的病历是材料,尤其是“呈堂证供”。提交人在医学院时,尽管医患关系已经紧张,但在出庭、举证和交叉询问等程序中,这对临床医生并没有产生很大影响。在指导学生写病历时,医学院教师不仅要记录症状、体征、辅助检查结果、治疗计划等内容,还要要求在课程记录中记录对患者病情的评估、病情变化原因的判断、注意事项以及各级医生对患者病情分析和治疗评价的意见等。
对于当时的临床医生来说,医疗记录是需要保存数十年进行临床研究的医疗数据。医学是一门特殊的科学。医学的进步离不开错误的治疗和失败的手术。一个好医生是靠踩着尸体长大的。没有病人想成为老鼠,但事实上每个病人都是老鼠。也许几十年后,医学取得了进一步的进步。回顾目前的指南和诊疗标准,有许多错误和遗漏。
但是今天,20年后,病历有了新的历史使命,成为医疗诉讼的关键证据事实证明,在起诉前后交换证据时,受影响方只能得到客观病历和主观病历。现在,医疗改革也修改了病历管理系统。患者可以随时拍照并复印患者的所有病历。应注意“所有”
当病历成为重要证据时,在鉴定中,鉴定专家会认真仔细地分析病历中的每一个字。因此,在书写病历时,我们不仅要符合病历书写的标准,还要考虑每一句话是否成为评价医方过错的证据。
,例如,在这种情况下,患者在呼吸机辅助呼吸的情况下突然出现血压下降和血氧下降。在记录了这种情况的变化后,医生补充道“考虑到气道阻塞,考虑到痰痂阻塞的可能性很大”“事实上,这种疾病的变化有很多原因,如急性呼吸窘迫综合征、脓毒性休克、心力衰竭等。,而医生们只是推测,不一定是真正的原因。如果病历中没有这样的句子,专家就没有根据来判断病人是否患有由痰痂引起的气道阻塞。
postscript
在查阅了北京和上海三家著名医院的几份住院病历后,笔者发现病历中没有“任何情绪色彩”,尤其是在患者病情发生变化后,病历中不太可能有原因分析,尤其不会分享“经验教训”此外,大多数患者在病情发生严重变化时,会被描述为自身疾病的突然恶化或不可避免和不可预测的心脏事件。
因此,如果您不知道如何书写疾病的病程,请描述客观情况,并修改治疗计划以添加相关诊断。任何疾病的变化都是“突然的”,治疗是“及时的”,检查是“到位的”,诊疗过程中的“遗憾”和“教训”是不存在的!
不知道现在的医学院是如何教学生写病历的,但增加的“医学法学”、“人文医学”和“医患沟通”等课程也与时俱进。
我不知道未来的几代人看到他们的前辈在未来20年里写的这些病历会有什么感受。也许他们只是不明白病人经历了什么,在治疗中有什么改进。也许这只是一堆废纸…