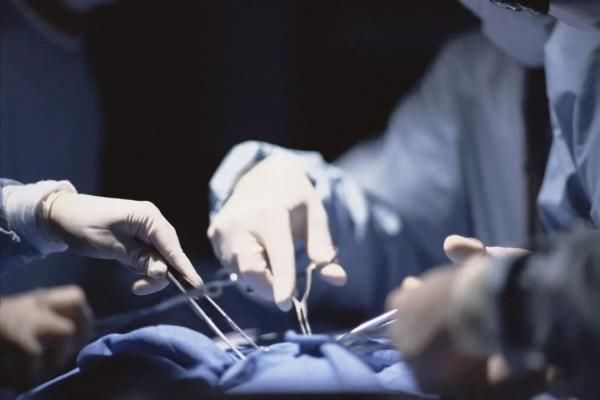
手术室。 无影灯点亮。
我把麻醉药塞进血管,患者从意识进入麻醉状态,逐渐失去意识。 气管插管被用来维持患者的正常呼吸。
之后,在动脉上设置“软管”,连接传感器,用装置观察患者的心脏和心跳功能。
下一步是静脉穿刺置管即1根管与右心房直接连通也是最重要的步骤。 手术中发生大出血时,药物可以通过这里返回心脏的“生命通道”。
外科医生最初的无菌店铺铺设手术台的时候,背上渗出了汗水。 时间也过了一个多小时,我和老师顺利完成了全身麻醉的操作。
手术室里的战斗,刚刚开始。
“麻醉科医生,我们打算开始。 ”外科医生说。
我叫蒋政宇。 我是上海长海医院麻醉学部的麻醉科医生。 自从医生以来,我看过各种大小的手术。
我现在还记得这个手术。 真正理解了麻醉科医生的意思。

原以为只是打破了小动脉,没想到……
2018年夏天,我在医院进修(规范化训练)的第二年,在普通的麻醉科换班,已经是普通的日子了。
到了傍晚六点。 “只要还有最后一次手术,就可以下班。 ’他说
顺利完成工作并不容易。 因为这个手术是外科外伤最大,复杂的手术- -胰十二指肠切除术。 “十二指肠位置特殊,上接胃、下通肠、胆管胰管肝管均在周围,一不小心患者就会有生命危险。 ’他说
我看了病历。 “大手术,全身麻醉。 ’他说
患者是一位60多岁的爷爷,患有胰腺癌。 为了延长生命,我选择了胰十二指肠切除术。
“高血压糖尿病。 “我在脑海里闪过病人的资料。 术前情况不太好,有大出血的风险。 作为麻醉科医生,需要尽量减少手术中的事故。
从麻醉的第一批药物通过静脉针压入血管到进入麻醉维持期开始手术单,我和教师完成了术前麻醉等一系列调整工作。
“麻醉科医生,我们打算开始。 “外科医生在开始工作前,总是对我说这句话。
战斗开始了,仿佛号角响了。
我要加大麻醉剂量,深化麻醉,注视监测——保证患者顺利进入手术期,避免刺激。 不能有剧烈的血压、心率变动。
此时,焦糊的气味飘来,可以看出那是外科用电刀切断皮下脂肪产生的焦糊烟。
在无影灯下,用医生的手,肌肉内无数记忆丰富,快速准确地寻找病灶,果断地切除。 血淋淋的纱布只是星星的红色,就像雪花中盛开的梅花。
通常,患者进入了麻醉的稳定期。 作为麻醉科医生,我也安静地放下心来,在腋下写下麻醉记录单,给患者术后开镇痛泵的处方。
再次确认呼吸器参数和监视器参数后,我拿着长椅,头靠在电脑侧的墙上,向监视器屏幕走去。
这是手术室里最喜欢的姿势。 醒来就能看到监视器和呼吸器的参数,保持身体放松的姿势,对工作了将近9个小时的我来说很放松。
一切都在紧张有序地进行着。 手术一个半小时后,听到主刀医生对旁边的助手吼叫。
胰头肝门部解剖结构复杂,位置深,个体差异大。 有经验的外科医生在这个领域的手术中好像也是针尖跳舞,动脉一断,马上涌出的血液就直接复盖了手术的视野,原来狭窄的解剖结构被血所复盖,主刀医生看不到结构,动不了手。
突然,一根鲜红的血柱笔直地从病人肚子里射到无影灯上——恐怕是破了动脉。
主刀医生也不再和助手、学生说明手术要点。 全体人员全神贯注地注视着手术台。
告诉我这不是好事。
出血过多
主刀和助手一直低下头,旁边的引流瓶一个接一个地吸着鲜红的血。
――500毫升。
看引流瓶的数值,不到5分钟。 我发现主刀医生眉间逐渐皱起,监测器血压心率仍然很稳定,但经验告诉我,准备血管活性药物,加快静脉补液的速度——血压下降是自己的事情。
——800毫升。
十分钟过去了,引流瓶的血液还在上升,情况还没有好转。 以前注射的血管活性药似乎没有起到某种作用。 血氧饱和度曲线开始漂移,心排放量监测显示回心血量不足。
我所担心的是发生了大出血。
手术中,大出血是一件非常棘手的事情。 血液溢出,妨碍医生的视线,如果找不到出血点,就不能下次手术。 更糟的是,大量出血容易引起患者的休克和死亡,结果是不可想象的。
麻醉科医师要稳定患者的生命体征,给予外科医师足够的时间寻找出血点。
我马上让观众席的护士给血库抽血,打电话报告上司医生的出血情况,再打开输液速度,手持两种血管活性药物准备随时从中心静脉通道进入——血浆和红细胞悬浮液来到之前要支撑血压。
——1300毫升,引流瓶的血不断流出。
我浑身紧张,用眼睛盯着监视器的动脉压曲线,担心血压过低,患者的生命危险。 我毫不犹豫地把升压药连接到“生命通道”的中心静脉通道上。 药物作用直接作用于心脏,保证心脏跳动,稳定患者血压。
这是我最后一道防线。 药物还是起着重要的作用——血压勉强维持在100/60,继续手术。
这样坚持了半个小时,血库里就出血了。
我开始组装输血管道,请老师调整血管活性药物的量,外科医生慌忙找出血点,手术室没有人说话,大家默许做自己的事,保护患者的生命。
——2500毫升,引流瓶的血液在增加,患者还没有脱离危险。
血袋中的血液通过“生命通道”进入右心房,随着另一条静脉通道的加压输血不断注入。 尽管如此,监视器还是回心血量不足,血压持续被警报。
已经成为该节目的血管活性药物已经大量投用,麻醉深度也有所调整,但全部措施效果不佳。
手术就像战斗
“你的血压是多少?”
“90/45,正在加压输血。 ”我回答。
“没关系,我能扛。 请继续! “老师,手术室安静地回来了。
“能扛”这个词,是麻醉和外科分不开的一切意思——就像战壕里的兄弟一样,只要你冲锋,我就有勇气掩护你,即使子弹下雨,也保持沉默。
手术不是战争。
主刀头上满是汗水,护士擦过后又出现了。 时间逐渐流逝,直至手术4小时,引流瓶出血量逐渐减少。
全体人员放心:发现出血点,手术进展顺利。
麻醉科医师的难易度刚刚开始,随着大量输血和血管活性药物的使用,患者的体内环境完全紊乱。
我开始纠正患者的酸血症——输入碳酸氢钠,修正呼吸器的通气模式。 虽然血压稳定了,但由于进入了大量的库存血,血液凝固系统开始崩溃。
手术虽然停止了动脉、大血管的出血,但凝血异常后的组织渗出是外科医生和麻醉医生的共同噩梦,这些广泛分散的微血管出血,至今仍无有效的解决办法。 我开始使用凝血药改善凝血状况,更加注意医生的手术顺序。
我看着时间,补充了镇痛剂的量——即使是更紧急更复杂的救治,患者的麻醉深度也不容忽视。
手术终于达到最后一步:止血、闭腹、缝皮,手术完成。
——8000 ml,我看着引流瓶的血。
也就是说,这个手术两次改变了患者全身的血液。
患者终于顺利渡过了难关,手术完成了。
这场战斗,赢了。
不仅仅是“打针”
无影灯熄灭。
主刀医生向门外等候的家属说明手术情况:一切顺利,手术成功,接着在重症监护室( ICU )观察情况。
把病人从手术室拿出来的时候,家人握着外科医生的手说:“谢谢。 ’他说
这时,手术已经将近六个小时了。 但是,我的战斗还没有结束。
患者体内环境依然紊乱,血压仍较低。 从手术室移动到ICU的途中,一边注视监视器,一边为了维持血压注射了血压上升药。 到达ICU后,继承了同事和患者的手术中情况。 同事感叹“辛苦了”。 时间已经到了早上,疲劳如潮涌来,想躺下直接睡觉。
从手术室到监护室,从评价门诊到疼痛诊疗中心都有麻醉科医生的身影。 他们可能穿着不同的衣服,但承担着“生死”的责任。
像这种手术,面对复杂的患者情况,麻醉科医师准备处理突然的情况,临阵反应提出处理方案,混乱,慌张,但最终解决几乎承担了手术的情况,抵抗了稳定的生命体征,为外科医师的下一次治疗治疗了“开疆拓土”。
麻醉科医生的作用,真的不像“注射”那么简单。
其实,无痛胃镜、肠镜、无痛分娩和各种大型手术,甚至癌症患者晚期癌痛管理,都是麻醉科医师的主战场。
让每个患者都有安全无痛的治疗体验是我的责任。
资料来源:丁香医师( id :丁香生),作者:蒋政宇,浙江省肿瘤医院肿瘤科医师丁超,上海长海医院麻醉学部主治医师孟岩,山东大学附属齐鲁医院消化内科硕士魏监督
声明:转载这篇文章是为了传递更多信息。 如果源代码错误或者侵害了您的合法权益,请把作者的所有权证明书联系本网。 我们马上订正并删除。 谢谢你。
资料来源:人民日报